Øsofagusatresi (ØA) er en sjelden medfødt misdannelse med insidens på mellom 1:2500-5000 fødsler per år. I 1941 utførte Cameron Haight den første vellykkede ØA operasjonen med overlevende barn [1]. I Norge fødes det årlig 12-15 barn med ØA som i dag blir operert ved en av våre to barnekirurgiske avdelinger, Oslo Universitetssykehus (OUS), Rikshospitalet og St. Olavs Hospital. Klassifiseringen av ØA baseres på lokalisasjonen av atresien, samt eventuell tilstedeværelse av fistel til trachea.
Av Audun Mikkelsen og Ragnhild emblem, Avdeling for Gastro- og Barnekirurgi, Barnekirurgisk seksjon, OUS og Unn Inger Møinichen, Barnemedisinsk avdeling, Enhet for fysioterapi, OUS
Operasjonsmetode
Den vanligste type ØA, type C (85,5%), blir operert 1-2 dager etter fødsel. Via høyresidig thoracotomi ligeres den tracheo-øsofagale fistelen, og de to øsofagusendene anastomoseres.
Den nest vanligste type ØA, type A (7,8%), har lang avstand mellom øsofagusendene slik at anastomosering like etter fødsel ikke er mulig. Disse pasientene får som første operasjon anlagt gastrostomi for ernæring, og for å unngå aspirasjon holdes øvre øsofagusende fri for spytt med kontinuerlig sug. Etter et antall måneder blir det etablert kontinuitet, oftest ved anastomose mellom de to øsofagusendene, eventuelt med et interponat.
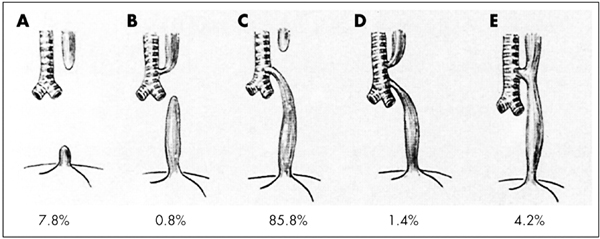
Figur 1: Gross` klassifisering av øsofagusatresi, type A-E. Inndelingen er basert på lokalisasjonen av atresien, samt eventuell fistel til trachea. Insidensen av de ulike typer er angitt i prosenttall. (Fra: Gross RE. Surgery of infancy and childhood. Philadelphia, PA: WB Saunders, 1953).
Tilleggsmisdannelser
Mer enn 50% av barna med ØA blir født med en eller flere tilleggsmisdannelser: medfødt hjertefeil 32%, vertebrale-/skjelettmisdannelser 24%, genitale-/urinveier 14%, gastrointestinale 14%, ekstremiteter 8,9%, luftveier 6% og genetiske misdannelser 4% [2]. Mortaliteten øker ved hver tilleggsmisdannelse. De to faktorene som har størst innflytelse på overlevelse er lav fødselsvekt (< 1500 gram) og medfødt hjertefeil [2].
Ettersom majoriteten av de nyfødte med ØA nå overlever kirurgisk rekonstruksjon og behandling, har mye av fokuset skiftet fra mortalitet til morbiditet og langtidsoppfølging. Kunnskapen om morbiditet og langtidsresultater i denne pasientgruppen er fortsatt begrenset.
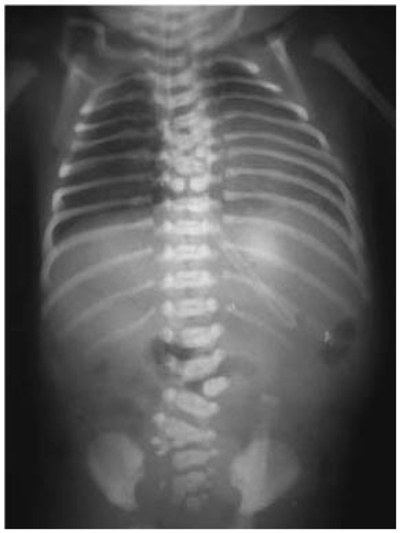
Bilde 1: Medfødte skjelettmisdannelser med thoracale og lumbale hemivertebrae.
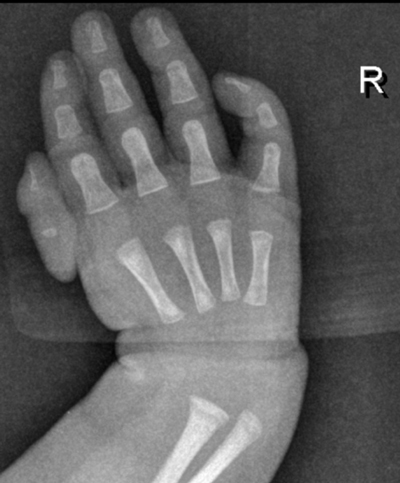
Bilde 2: Tilleggsmisdannelse med underutviklet tommelanlegg høyre hånd.
Manglende systematisk oppfølging
De første årene etter operasjonen er pasientoppfølgingen sentralisert, med involvering av forskjellige spesialister grunnet flere medfødte misdannelser. Oppfølgingen i barne- og ungdomstiden har fram til nå ikke vært standardisert for pasientgruppen, men planlagt individuelt avhengig av den enkelte pasients behov og tilleggsmisdannelser.
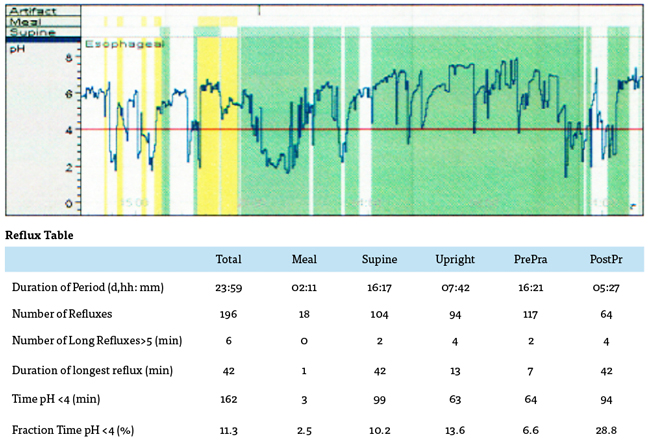
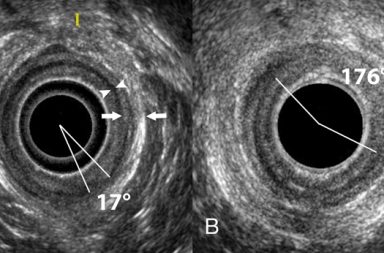
Bilde 3: pH-måling gjennom 24 timer hos 19 år gammel pasient med øsofagusatresi. Måling gjort uten syrehemming. Det foreligger patologisk andel tid med pH<4 i 11,3 % av tiden (normalt <3,4 % hos voksne).
Oppfølgingsstudie av 12-18 år gamle ØA pasienter
Som en konsekvens av lite kunnskap om langtidsplagene hos ØA pasienter valgte vi i 2015 å starte en nasjonal oppfølgingsstudie ved Barnekirurgisk seksjon, OUS. Studien er godkjent av Regional Etisk komite (REK). I denne artikkelen vil vi gå gjennom kunnskap pr. i dag på langtidsresultater hos ØA pasienter og presentere vår studie med noen preliminære resultater.
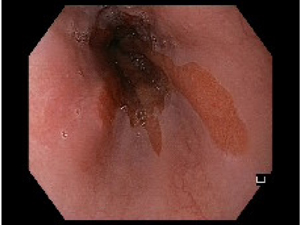
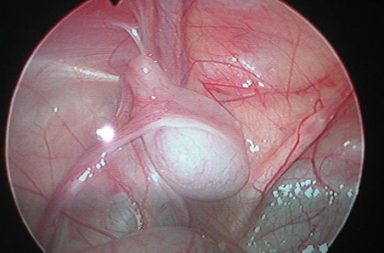
Bilde 4: Metaplastiske `tunger` opp i øsofagus. Intestinal metaplasi og Barrett`s øsofagus hos 16 år gammel pasient med øsofagusatresi.
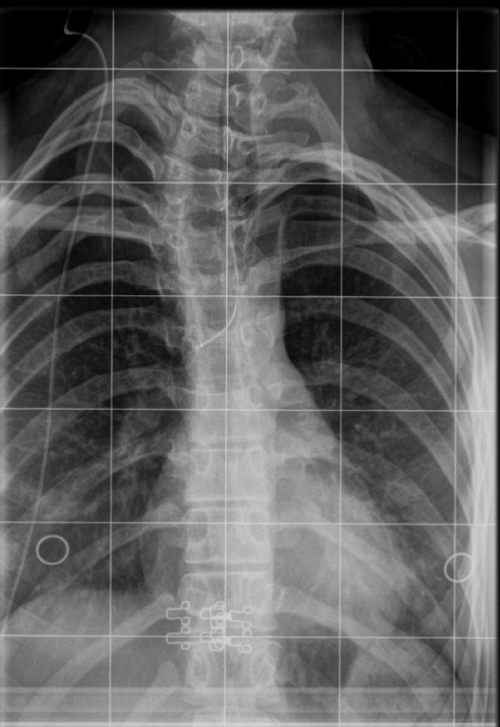
Bilde 5: 22⁰ høyrekonveks skoliose i øvre thoracalcolumna.
Høy forekomst av plager hos ØA ungdommer
Dysfagi
Fra litteraturen har ØA pasientene høy forekomst av dysfagi, med manometriundersøkelse som påviser unormal peristaltikk i øsofagus hos 75-100%. Dette kan forklare vansker med å svelge både solid og flytende kost, plager med obstruksjon i øsofagus, samt hoste og brekninger under måltider [4]. Majoriteten av ØA pasientene må drikke under måltidet for å hindre at mat stopper opp i øsofagus, og et mindretall har spesielt uttalt dysfagi med nødvendighet av drikke til hver munnfull mat. Av de norske pasientene vi har undersøkt, rapporterer 87,5% om regelmessige dysfagiplager eller fastsittende mat i øsofagus.
Gastroøsofagal reflux
ØA opererte har økt forekomst av gastroøsofageal reflux. Årsaker kan være dysmotilitet i øsofagus, forlenget tømningtid av øsofagusinnhold til ventrikkel, eller at det foreligger en stram og kort intra-thorakal øsofagus med påvirkning av den fysiologiske anti-reflux mekanismen. Tidligere studier har vist klinisk refluxsykdom hos opptil 50% av pasientene 10 år etter primæroperasjonen [5].
Som en del av vår oppfølgingsstudie får alle utført 24 timers pH-måling i øsofagus, og i narkose gjøres øsofagoskopi med makroskopisk vurdering og biopsering av mucosa for histologisk vurdering. Så langt i vår studie finner vi at 58% av ØA pasientene har symptomer på gastroøsofagal reflux.
Intestinal metaplasi og Barrett`s øsofagus
Grunnet langvarig reflux og øsofagitt har pasientgruppen økt risiko for metaplasi og Barrett`s øsofagus. I enkelte studier er det påvist at opp til 20 % av de undersøkte har metaplastiske forandringer, hvorav 1/3 av disse er Barrett`s metaplasi [5].
Barrett`s øsofagus (intestinal metaplasi) predisponerer for dysplastiske forandringer i slimhinnen, med fare for senere utvikling av adenocarcinom. På verdensbasis er det rapportert 8 tilfeller med øsofaguscancer hos unge voksne ØA pasienter [7].
Nevro-muskulær morbiditet
Som tidligere nevnt har 24% av ØA pasienter medfødte misdannelser i skjelett og muskulatur med nedsatt funksjon og bevegelse, samt økt forekomst av skoliose. 80% utvikler skulderasymmetri, vinget scapula og nedsatt skulderfunksjon sannsynligvis forårsaket av thoracotomien utført i nyfødtperioden [8]. Internasjonale studier kan vise til forsinket motorisk utvikling hos barn med ØA, men resultatene har ikke vært entydige, og utvalgene har vært små [12]. Det finnes så langt ingen norske studier hva gjelder nevromuskulær utvikling hos ØA barn. Alle pasientene i vår oppfølgingsstudie gjennomgår en systematisk fysioterapiundersøkelse hvor motoriske ferdigheter, styrke, utholdenhet og skjevheter registreres. Røntgen columna med spørsmål om skoliose rekvireres på alle studiedeltakerne. Ved plager og kliniske funn henvises pasienten til videre oppfølging og behandling.
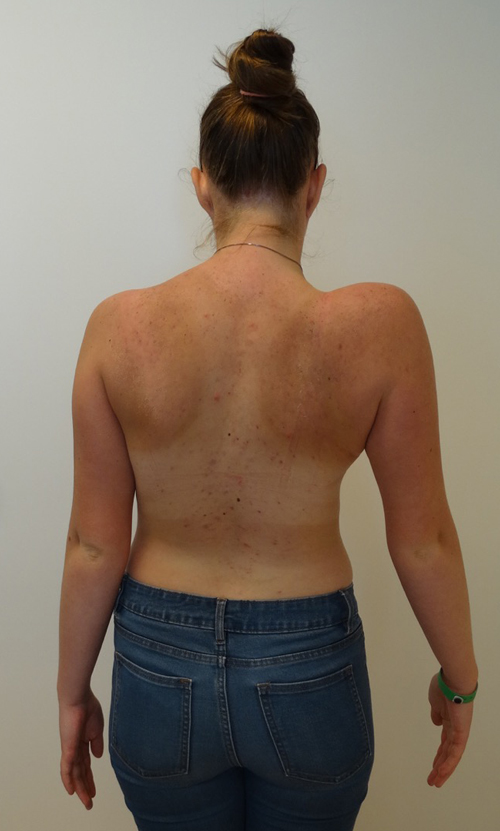
Bilde 7: Skulderasymmetri hos 19 år gammel ØA pasient. (Bilde gjengitt med tillatelse fra pasienten.)
Post traumatisk stress og nedsatt livskvalitet
Studier har vist at ØA pasienter har risiko for å utvikle psykososiale plager og post-traumatisk stress etter gjentatte invasive prosedyrer i spedbarnsperioden [9]. Faugli et al. fant at norske ØA pasienter hadde tilfredsstillende mental helse og psykososial fungering, men at dilatasjonsbehandlinger for tranghet i øsofagus var en prognostisk faktor for framtidig mental helse [10]. Alle våre 12-18 år gamle studiepasienter besvarer spørsmålsskjema om livskvalitet, traumatisk stress og mental helse.
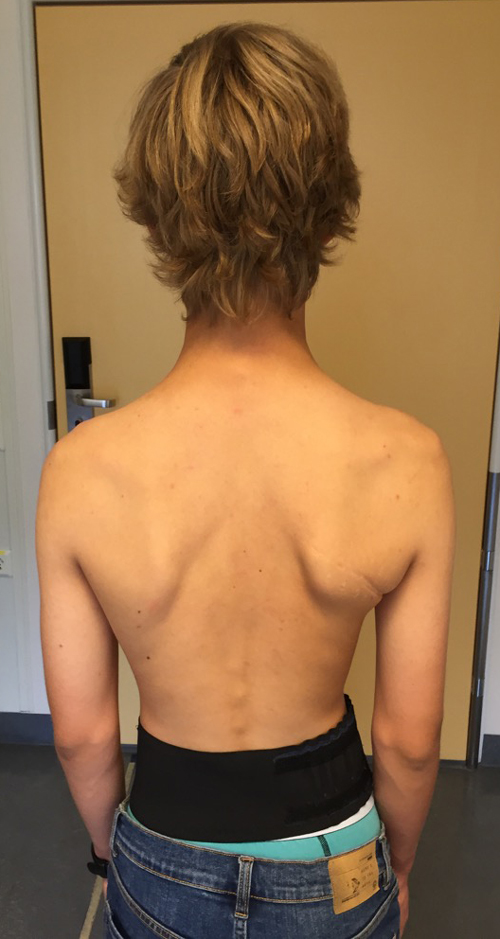
Bilde 7: ØA ungdom med vekstretardasjon og ‘vinget’ scapula hø. side. (Bilde gjengitt med tillatelse fra pasient og pårørende.)
Ernæring og vekst
Mangel på vekst hos ØA pasienter over tid kan tyde på kronisk underernæring, og det anbefales at kalori- og ernæringsbehov kartlegges på et tidlig stadium [6]. Tidligere studier har vist nedsatt vekst hos ØA pasienter fram til 8-10 års alder, mens det foreligger lite materiale fra ungdommer og voksne pasienter. Så lang i vår studie finner vi at våre 12-18 år gamle ØA pasienter har lavere vekst sammenlignet med norske referansedata [11]. 20% av våre pasienter har vekstretardasjon (SDS HFA ≤ -2.0), og 27.5% er underernærte (BMI < 18.5 kg/m2).
Konklusjon
Mer enn 50% av pasientene med øsofagusatresi har en eller flere tilleggsmisdannelser, som til dels er alvorlige misdannelser med plager som ofte følger den enkelte gjennom livet. I tillegg har de svært ofte plager relatert til spiserøret og tidlig thoracotomi, samt betydelige muskel- og skjelettplager. Dette bekreftes av preliminære resultater i vår undersøkelse av 12-18 år gamle ØA pasienter som har en høy andel plager og symptomer, redusert vekst og underernæring. Med disse preliminærfunn mener vi det er grunnlag for å forandre tidligere oppfølgingspraksis. Pasienter med vekstavvik i barnealder bør ha regelmessige kontroller og følges tettere av ernæringsspesialister. Så lenge de er i vekst bør de følges regelmessig av fysioterapeut for å forebygge skjevutvikling i muskel-skjelettapparatet og støtte opp om en symmetrisk motorisk utvikling. Bevissthet på økt forekomst av psykososiale plager er også viktig for å identifisere de som trenger tiltak. Vi mener at det er grunnlag for å kalle inn alle ungdommer med ØA til en klinisk kontroll før voksen alder. Dette for å bevisstgjøre den enkelte på sin helsesituasjon og henvise pasienten videre til kontakt med voksenavdelinger.
Referanser
- Sistonen SJ, Koivusalo A, Nieminen U et al. Esophageal morbidity and function in adults with repaired esophageal atresia with tracheoesophageal fistula: a population-based long-term follow-up. Ann Surg 2010;251:1167-73
- Houben C H, Curry J I. Current status of prenatal diagnosis, operative management and outcome of esophageal atresia/tracheo-esophageal fistula. Prenat Diagn 2008;28:667–75
- Keckler S J, Peter S D, Valusek P A et al. VACTERL anomalies in patients with esophageal atresia: anupdated delineation of the spectrum and review of the literature. Pediatr Surg Int 2007;23:309-13
- Somppi E, Tammela O, Ruuska T, et al. Outcome of patients operated on for esophageal atresia: 30 years’ experience. J Pediatr Surg 1998;9:1341-6
- Rintala RJ, Pakarinen MP. Long-term outcome of esophageal anastomosis. Eur J Pediatr Surg 2013;23:219-25
- Baird R, Levesque D, Birnbaum R, Ramsay M. A pilot investigation of feeding problems in children with esophageal atresia. Diseases of the Esophagus 2014
- Rintala RJ, Pakarinen MP. Long-term outcome of esophageal anastomosis. Eur J Pediatr Surg 2013;23:219-25
- Sistonen SJ, Pakarinen MP, Rintala RJ. Long-term results of esophageal atresia: Helsinki experience and review of literature. Pediatr Surg Int 2011;27:1141-9
- Caplan A. Psychological impact of esophageal atresia: review of the research and clinical evidence. Dis Esophagus 2013;26:392–400
- Faugli A, Bjørnland K, Emblem R, Nøvik TS, Diseth TH. Mental health and psychosocial functioning in adolescents with esophageal atresia. J Pediatr Surg 2009;44:729-37
- Juliusson P et al. Growth references for 0-19 year-old Norwegian children for length/height, weight, body mass index and head circumference. Annals of Human Biology. 2013;40(3):220-7
- Gischler SJ, Mazer P, Duivenvoorden HJ, van Dijk M, Bax NM, Hazebroek FW, Tibboel D. Interdisciplinary structural follow-up of surgical newborns: a prospective evaluation. J Pediatr Surg. 2009 Jul;44(7):1382-9.