Det var interessant å lese kasuistikken fra Zanzibar i høstutgaven av Paidos (1). Konklusjonen er at det dreide seg om en «bare dødelig vanlig» tilstand. Hvor sikkert var egentlig dette? Kan det likevel ha vært et «over gjennomsnittet eksotisk tilfelle»?
Tekst: Noralv Breivik, pensjonert barnelege
Jobbet for Leger uten grenser ved Gondama Referral centre, sierra leone, desember 2013 - mars 2014
I vårt diagnostiske arbeid er vi svært avhengige av laboratorieundersøkelser. Har vi bare sykehistorie og klinikk å bygge på, slik det ofte er i u-land, blir vi straks mer hjelpeløse og utfordringen større. Vi kan lese oss til klinisk kunnskap, men egen klinisk erfaring er det som sitter best, og som vi bygger på i vårt daglige kliniske skjønn. En slik ny erfaring fikk jeg i 2014.
Under en nattevakt ved Gondama Referral Hospital, et akuttsykehus for barn med ca 180 senger drevet av Leger uten grenser i Sierra Leone, var jeg også innom for å se til pasientene i isolasjonsavdelingen. Jeg hadde ikke ansvaret for denne avdelingen til vanlig og kjente ikke pasientene. I sengeposten var det bare to pasienter, ei jente med meslinger og en gutt som hadde fått diagnosen vannkopper. Den lokale CMO (Clinical Medical Officer, 3 års utdanning, men ikke lege) som gikk visitten med meg, bemerket at han aldri hadde sett en slik vannkoppe-pasient. På et slikt sykehus ser en mange pasienter og får stor klinisk erfaring. Jeg måtte se nærmere på gutten. Jo, dette var nok noe spesielt. (Foto 1-4)
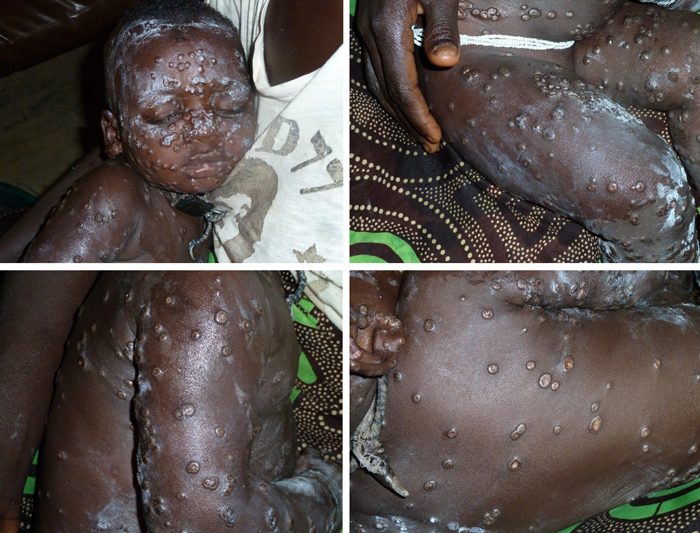
Foto 1-4. Foto ved forfatteren. Mor gav tillatelse til fotografering.
Gutten hadde utslett over hele kroppen, svært mye i ansiktet, også mye på armer og bein, litt mer spredt på ryggen, og tydelige vesikler/pustler i håndflatene. Det meste av utslettet var i noenlunde samme stadium, runde papler med en sentral innsunket vesikkel, en umbilicus, minnet noe om store mollusker, noen få som åpne sår. Han hadde også utslett på leppene, registrerte ikke hvordan han var i munnslimhinnen. Gutten var moderat men tydelig påvirket. Ut fra det jeg har lært så dette ut som kopper. Vannkopper skal aldri ha slik umbilicus, og gir vanligvis ikke forandringer i hender og fotsåler. Jeg har aldri sett kopper. Kopper er jo utryddet. Manson’sTropical Medicine (2) gav det sannsynlige svaret: Dette måtte være apekopper (Monkeypox). Min kollega fra Rwanda, og som også hadde bodd i Kongo, var ikke overrasket. Apekopper hadde han vært borti tidligere. Hvorvidt tilstanden var kjent i Sierra Leone, visste vi ikke, men ser i ettertid at et tilfelle var registrert i 1970 (Tab. 1) Selv om vi ikke kunne få bekreftet diagnosen med laboratorietest, fant vi ikke andre sannsynlige differensialdiagnoser. Hvorvidt gutten hadde tydelig lymfadenopati, slik disse pasienten oftest har, kjenner jeg ikke til. Noe som vanligvis er enkelt i våre dager og kanskje burde brukes mer er å sende foto til spesialister. Vi hadde muligheten til å sende foto til Brussel og få dem vurdert av spesialister der, og vi antar at diagnosen var riktig. Kopper var det nok ikke.
Apekopper er en zoonose og viruset, et orthopoxvirus , ble først isolert i 1950 årene i Den Demokratiske Republikk Kongo blant syke aper, derav navnet (3). Der er sykdommen endemisk. Hovedreservoiret for viruset er ukjent, men smågnagere og ekorn har videreført smitte, og også aper, som en likevel tror er tilfeldig smittet. I Sierra Leone, og sikkert også ellers i Afrika, er såkalt «bush meat» populært, så rotter, ekorn og andre smådyr og også aper er del av menyen. Vi kunne se slakteren selge apekjøtt når vi kjørte forbi på vei til sykehuset. Men mor til vår pasient benektet at de hadde vært i kontakt med aper den siste tiden.
På 70-tallet ble det i Kongo klart at viruset også kunne gi sykdom hos mennesker, og kan også smitte fra menneske til menneske (3,4). Etter lenge å være begrenset til Vest-Afrika, ble sykdommen registrert i Sudan 2005.I 2003 kom den til Vesten, med 47 tilfeller i USA (5). (Tabell 1). Der startet det trolig med smitte via præriehunder som hadde vært i kontakt med gnagere importert fra Vest-Afrika. Siden ble slik import forbudt, og det har ikke vært nye tilfeller etter dette. Som så ofte når sykdommer fra fattige land også kommer til Vesten, ble det nå en tid økt oppmerksomhet og skrevet en rekke artikler om sykdommen. Det er ikke bare det kliniske bildet som ligner kopper, koppevaksine gir faktisk en betydelig immunitet, noe som igjen kan forklare at sykdom hos mennesker nå ser ut til å bli vanligere, samtidig med at en avtagende andel av befolkningen er koppevaksinert. En fryktet at viruset kunne mutere og bli mer virulent, men dette ser så langt ikke ut for å være tilfelle. Men likevel er det beskrevet mortalitet på opptil 10 %. Det er ingen behandling. Vår pasient fikk smurt på noe for kløen, slik det fremgår av bildene. Jeg fulgte ham ikke videre, men hørte i hvert fall ikke at han døde. Alle dødsfall ble rapportert på morgenmøtene.
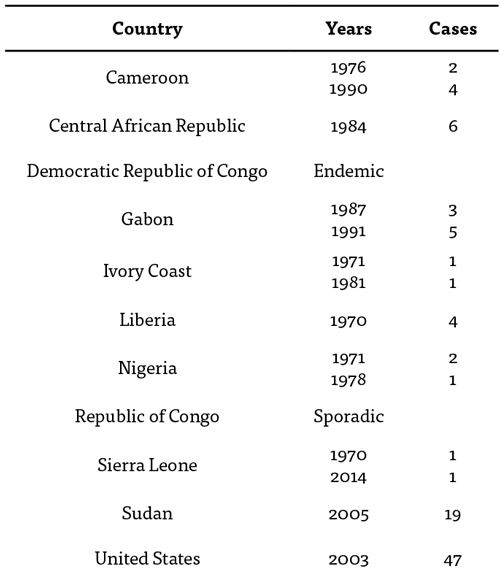
Tabell 1. Centers for Disease Control and Prevention (5 ) http://www.cdc.gov/poxvirus/monkeypox/about.html
Hvorvidt sykdommen er kommet til Zanzibar, er vel ukjent. Likevel mener jeg apekopper også godt kunne vært vurdert og diskutert i den beskrevne kasuistikken. Bildene av gutten fra Zanzibar får ikke frem detaljer. Forandringer i håndflater er ikke vanlig ved vannkopper. At en voksen blir primærsmittet med vannkopper i et slikt miljø er heller ikke så vanlig. De fleste vil være smittet som barn og unge. Det sies ikke noe om det var andre syke med vannkopper i guttens hjemmemiljø.
Sannsynligheten er vel likevel stor for at denne gutten hadde alvorlig forløp av vannkopper pga. immunsvikt, som konkludert i artikkelen. Også i Sierra Leone hadde vi mange HIV-positive barn, men vet ikke HIV-status for vår pasient.
Enkeltkasuistikker er ikke særlig ansett, sies å ha liten vitenskapelig verdi. Grunnen til at det likevel kan være nyttig med slike kasuistikker og rapporter, er ikke bare at det er eksotisk, det er også et bidrag til å følge med utbredelsen av sykdommer. Kliniske enkeltobservasjoner gir ofte grunnlag for videre undersøkelser. Etter at kopper ble utryddet blir apekopper, som ligner svært på kopper, spesielt overvåket av WHO. Avslutningsvis skriver Anders Bjørkhaug at infeksjonsmedisinske tilstander i utviklingsland ikke er ulike det vi ser i Norge (1). Javel, men spekteret er ofte noe større, slik denne kasuistikken viser, og sykdomsbildet blir ofte mer alvorlig. Jeg støtter fullt ut anbefalingen om at barneleger også bør prøve å få et arbeidsopphold i u-land. Og der er jo så mye barn. I Sierra Leone var 42 % av befolkningen under 14 år, i Norge er det 18 %. Det kan være utfordrende faglig og menneskelig, noen ganger også fysisk, men det gir erfaring og kunnskap som en vokser på og har nytte av som lege og menneske.
Kommentar fra redaktøren:
Paidosredaksjonen takker for en spennende oppfølgende kasuistikk til den presentert i Paidos 2016; 36(3):110-12 skrevet av undertegnende. Apekopper er jo en nok en viktig differensialdiagnose i slike tilfeller, og dette var ikke kommentert i min kasuistikk. Bildene jeg presenterte var ikke gode nok for å kunne vurdere dette, og uheldigvis hadde jeg ikke innhentet tillatelse for publikasjon av bilder fra familien. Derfor kunne jeg kun bruke anonymiserte (og mindre gode) bilder. Ulikheten fra Apekopper gjenspeiler seg likevel i elementenes preg av å være i ulike stadier. Dette er ganske typisk for Vannkopper, og mindre typisk for Kopper og Apekopper. Andre kopperinfeksjoner er sjelden, men forekommende i mange land. I Norge har vi også beslektede sykdommer, både Kukopper, Sauekopper og Mollusker. Alle infeksjonene er forårsaket av virus i familien poxviridae. Apekopper er nok en anelse mer eksotisk (for oss). Om denne typen kopper er kommet til Zanzibar er ukjent for meg også, men i og med at Aper er regnet som eneste ville dyr på Zanzibar, er det jo dette godt mulig.
Anders Bjørkhaug
Referanser
- Zanzibar kasuistikk: Over gjennomsnittet eksotisk? Eller bare dødelig vanlig?; Bjørkhaug A Paidos 2016; 36(3):110-12
- Manson’s Tropical Diseases, 21edition Nov 13, 2002 Author Cook G C,Zumla A Nov 2002
- Monkeypox-UpToDate . Author Isaacs S N. Last updated Aug 11, 2015; https://www.uptodate.com/contents/monkeypox
- 4. Monkeypox Fact sheet No161 February 2011; http://who.intdiacentre/factsheets/fs161/en/
- About Monkeypox. Last updated May 2015 Centers for Disease Control and Prevention http://www.cdc.gov/poxvirus/monkeypox/about.html