Farmasøyten er ekspert på legemidler, og skal kunne gi svar og gode løsninger på legemiddelrelaterte spørsmål. Artikkelforfatterne mener at barnefarmasøyter har en viktig jobb å gjøre i norske barneavdelinger.
Av Kari Christiane Fougner Bjerknes, Gunn-Therese Lund Sørland og Henrik Underthun Irgens
Kan jeg knuse tabletten og blande den i mat? Hvordan skal jeg gi alle disse legemidlene når pasienten kun har ett-lumen-CVK? Kan jeg gi disse to legemidlene samtidig i sonden? Hvilken dose kan jeg gi? Dette er spørsmål farmasøyter ofte får på barneavdelingene. Det har ikke alltid vært farmasøyter på barneavdelinger, og ved mange sykehus finnes det fortsatt ingen med spesialkompetanse på legemidler til barn.
Den spede begynnelse
En pioner innen barnefarmasi er Ingrid Grønlie som startet å jobbe ved Barneklinikken i Bergen i 1992. Hun samarbeidet med barnelegene på Barneklinikken om blant annet produksjon av standardiserte fortynningsvæsker og parenteral ernæring til nyfødte. Hun fikk også raskt etablert retningslinjer og kurs i legemiddelhåndtering for sykepleiere, og senere også kurs for leger. Ingrid så at man måtte jobbe tverrfaglig og var en viktig pådriver for å opprette Nasjonalt kompetansenettverk for legemidler til barn (Nettverket) i 2009. Selv om Ingrid nå er pensjonist, jobber hun fremdeles med flere prosjekter. Ingrids arbeid har bidratt til at vi har fått flere farmasøyter ut på barneavdelingene. I dag jobber cirka 25 farmasøyter i ulike stillingsprosenter ved norske barneavdelinger. Det er stor variasjon i hvilke oppgaver de har. Under er det beskrevet hvordan farmasøyter kan integreres i barneavdelingene, med eksempel fra Oslo Universitetssykehus (OUS).
Legemiddelgjennomgang
Ved OUS arbeider fire kliniske barnefarmasøyter. En typisk arbeidsoppgave er gjennomgang av pasientenes legemiddellister. Er det hensiktsmessige doser? Ved behov kan de foreslå nedtrappingsplan eller serumkonsentrasjonsmålinger. Bør dosen justeres basert på CYP-genotyping? Nyrefunksjonen er nedsatt, hva blir riktig dose nå? Farmasøyten foretar interaksjonssøk på pasientens legemidler- er det noen av legemidlene som kan forsterke eller redusere hverandres effekt? Kan vi unngå interaksjonen ved å gi legemidlene med noen timers avstand, eller bør det byttes til et annet legemiddel som ikke gir interaksjon? Bør dosene justeres for å unngå bivirkninger? Hvilke av pasientens legemidler kan forårsake de observerte bivirkningene? Slike vurderinger presenteres for ansvarlig lege, og sammen finner vi beste løsning for pasienten. Legemiddelgjennomgang er et viktig pasientsikkerhetstiltak.
Legemidler gitt intravenøst
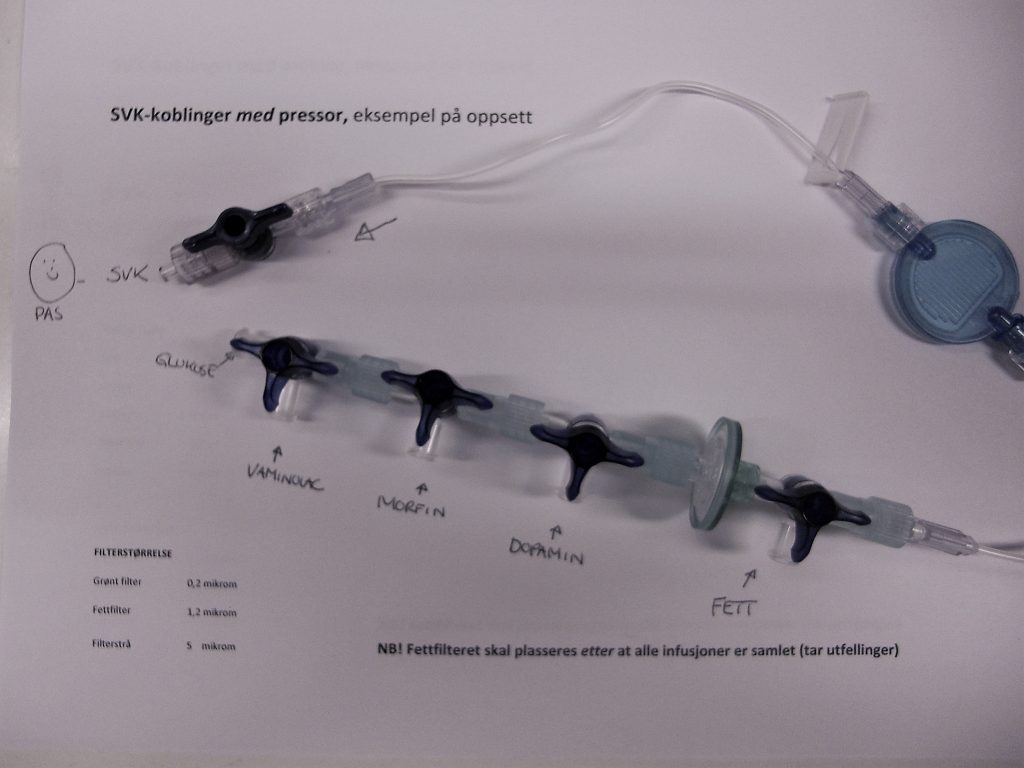
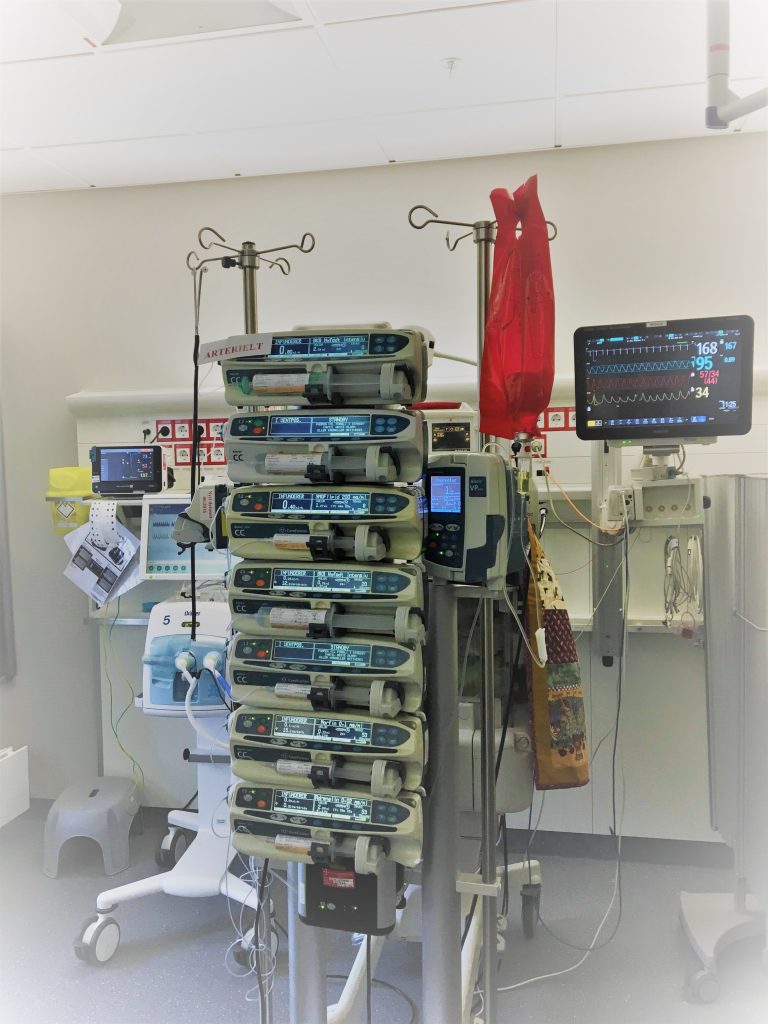
Mer komplekse problemstillinger kan være knyttet til intravenøse legemidler. Kan de gis samtidig i samme lumen, eller skal de administreres hver for seg? Hvilke legemidler kan gis sammen med total parenteral ernæring? Hva er risikoen ved å blande i samme lumen eller pose? Kan noen av infusjonene gis som bolus? – Det vil spare tid når 10 legemidler skal administreres. Hvilke legemidler skal gis i sentralt venekateter (CVK), og hvilke kan gis perifert? I samarbeid med sykepleier lager farmasøyten en plan for administreringen, slik at risikoen for utfellinger er lav og arbeidet blir gjennomførbart for sykepleierne. Vurderinger av legemidlenes forlikelighet bidrar også til økt pasientsikkerhet.
Manipulering av legemidler
I mange tilfeller finnes det ikke tabletter som passer den ordinerte dosen. Kan vi trekke ut 8,5 mg av denne tabletten på 75 mg? Hvilken utblandingsmåte gir mest nøyaktig uttak av deldosen? Ved å se på tablettens egenskaper og hjelpestoffer kan farmasøyten foreslå best mulig løsning. Tilsvarende vil farmasøyten kunne vurdere om det er greit å knuse tabletten og sette den i sonde.
Pasientsamtaler
Før pasienten overflyttes til lokalsykehus eller reiser hjem, kan farmasøyten ha en legemiddelsamtale med pasienten og/ eller pårørende. I samtalene forklarer farmasøyten hvordan legemidlene virker, hvorfor pasienten skal bruke dem og hvordan de skal administreres hjemme. Informasjonen blir tilpasset barnets alder, og legemidlene tas oftest med under samtalen, slik at barnet kan se og bli kjent med medisinen de skal bruke. Noen pasienter er vant til legemidler, mens andre trenger innføring i hvordan reseptsystemet og apoteket fungerer.
Systemrettede oppgaver
Som farmasøyt knyttet til det kliniske arbeidet på avdelingen, får vi et godt innblikk i hvordan avdelingen håndterer legemidler. Denne kunnskapen tar vi med oss når vi lager prosedyrer og undervisninger om bruk av legemidler til barn – både til den enkelte avdeling, men også i arbeidet ved Underutvalget for legemidler til barn ved OUS (LMUB). Ved leveringsvansker må farmasøytene vurdere hva slags tiltak som skal gjøres, og om det finnes andre alternativer. Er det de samme hjelpestoffene i erstatningsvaren, eller kan det tenke seg at det utenlandske preparatet ikke er egnet til barn? I samarbeid med apoteket og Mangelsenteret jobber de kliniske barnefarmasøytene med å avklare slike problemstillinger.
I 2006-2007 undersøkte Cathrine Kjeldby-Høie hvordan en farmasøyt kan bidra i kvalitetssikringen av legemiddelhåndteringen på en barneavdeling, både på pasient- og systemnivå (1). Konklusjonen i studien var at en farmasøyt i tverrfaglig team på en barneavdeling «ikke bare avdekker legemiddelrelaterte problemer, men også kan bidra med veiledning, utarbeide retningslinjer, bestille legemidler samt foreslå kostnadsbesparende tiltak». Nå, over 10 år senere, er dette noe som er godt innarbeidet på barneavdelingene ved Oslo universitetssykehus.
Hvis vi ser 10 år fremover i tid, håper vi at alle barneavdelinger i Norge har knyttet til seg en farmasøyt
Veien videre
Økt kunnskap vil føre til at behandling av barn i sykehus blir tryggere. Ved Sykehusapoteket Oslo foregår det nå forskning knyttet til kompatibilitet av infusjonsvæsker og legemidler hos kritisk syke barn (ComPICU og ComNICU) (2,3). Det spennende med dette prosjektet er at det er tett knyttet til klinikken slik at det forskes på problemstillinger man møter i det virkelige liv. Hvilke legemidler er det som i praksis blir gitt i samme lumen på en nyfødt intensiv avdeling? Hvilke konsentrasjoner av legemidlene må undersøkes? Forskningen vil kunne peke på hva som er uheldig og hva som går bra, og en vil i større grad kunne tilpasse behandlingen slik at den blir trygg og effektiv. Det er farmasøyt Katerina Nezvalova-Henriksen som leder prosjektet. Dersom du har forslag til hva de bør undersøke, finnes kontaktinformasjon i lenken under (2).
Interessen for å ha kliniske farmasøyter på sykehusavdelinger er økende. Flere ledere, leger og sykepleiere ser nytten av at farmasøyten er tilgjengelig på avdelingen og kan bidra gjennom hele behandlingsforløpet. Hvis vi ser 10 år fremover i tid, håper vi at alle barneavdelinger i Norge har knyttet til seg en farmasøyt. Farmasøyten er en naturlig del av det tverrfaglige teamet, og gir støtte til både pasienten og helsepersonellet på avdelingen.
Kilder:
- C. Kjeldby et al.: «Klinisk farmasøyt i tverrfaglig gruppe på barneavdeling», Tidsskrift for Norske legeforening: https://tidsskriftet.no/2009/09/aktuelt/klinisk-farmasoyt-i-tverrfaglig-gruppe-pa-barneavdeling
- https://www.legemidlertilbarn.no/kursogkonferanser/Documents/Nettverksseminar/2018/Solstrand/M09_ComPICU_ComNICU-Katerina.pdf
- https://www.legemidlertilbarn.no/kursogkonferanser/Documents/Nettverksseminar/2018/Solstrand/M09-Forlikelighet_Nilsson.pdf