Å gå inn i obesologi som barneendokrinolog har vært en spennende reise. For en med bakgrunn i vekstforskning var det naturlig å spørre seg om barneobesologi er et vekstprosjekt? Og hva må til for å normalisere barnas BMI-utvikling? Problemstillingen krever tverrfaglig tilnærming fordi den er ekstremt sammensatt med mange ubesvarte spørsmål. Nettopp også derfor bør behandlerne ha fokus på forskning og utvikling. Og ja, barneobesologi er mer enn et vekstprosjekt!
Tekst: Pétur B. Júlíusson, Haukeland universitetssjukehus, Universitetet i Bergen, Folkehelseinstituttet
En «nytt» problem for spesialisthelsetjenesten
I 2004 ble et økt antall barn med fedme henvist til vår poliklinikk. Inntil da hadde vi stort sett avvist slike henvisninger, fordi oppfølging av pasientene erfaringsmessig ikke ga noen særlig gevinst. Fra 2004 startet vi et ambisiøst tverrfaglig program for kartlegging og utredning. Pasientene, med involvering av familien, fikk månedlig oppfølging over ett år med råd om hensiktsmessig livsstil. Noen av barna viste en god utvikling, der vektøkningen enten stoppet opp eller gikk ned. Andre hadde derimot en fortløpende økning i BMI målt som avstand til den øverste linjen på kurven, og dermed tolket som en pågående forverring av fedmesituasjonen. Helsvart var det altså ikke – et slikt opplegg kunne hjelpe noen, men ikke alle, på kort sikt (1).
Poliklinikk for overvekt
I 2012 åpnet vi Poliklinikk for overvekt (PFO) ved Haukeland Universitetssykehus. To besøk til Karolinska Universitetssjukhuset, og forskningssamarbeid med Washington University, St. Louis og Universitetet i Bergen har vært med på å forme innholdet i behandlingsopplegget. Programmet har inkludert omtrent 80 nye barn og unge per år, og følger opp om lag 300 til enhver tid. Poliklinikken er samlokalisert med behandlingen av voksne med alvorlig fedme, og benytter til dels samme personell.
“Til normal vekt”
Grunnbehandlingen ved PFO, «Til normal vekt», har med små justeringer vært noenlunde lik fra starten av. Behandlingen er familierettet. Barnet og foresatte kommer til kartlegging ved sykepleier, deretter til barnelege, klinisk ernæringsfysiolog og fysioterapeut. Deretter følges de opp av sykepleier hver tredje måned i to år, i tillegg til årlig hos barnelege. Poliklinikken benytter seg av den DIPS-tilknyttede applikasjonen «FastTrack» for å få strukturerte helsedata inn i journalen. Mellom kontrollene skal barnet og foresatte ha kontakt med helsesøster eller fastlege.
Fra starten i 2004 merket jeg viktigheten av en plan i møte med familiene. Underliggende årsaker til positiv energibalanse kan være mange men representerer et kompleks samspill mellom arv og miljø. Livsstilen vår er i stor grad summen av vanene våre (og vanene er jo helt fantastiske fordi de frigjør hjernekapasitet; vi kan tenke på noe helt annet mens vi kler på oss, dusjer, spiser!). En nøkkel kan være å finne de vanene som er spesielt bærende for den positive energibalansen. Vi har utviklet en «Vektbok», som gjennom 10 spørsmål adresserer de viktigste komponentene som utgjør en livsstil (Figur 1). Med Vektboka, og ved bruk av arkene vi utviklet i «FastTrack», har vi en god plan å gå etter når vi møter barna og deres foresatte på poliklinikken. Det er viktig å bygge tillit hos familien som må møtes med respekt og nysgjerrighet, og få til et samarbeid. Vi opplever ofte at det går litt tregt i starten, men etter hvert begynner ting å skje. Ny informasjon kommer frem, og erfaringen tilsier at en stort sett finner noen punkter en kan begynne å jobbe med.
To års oppfølging kan virke mye. Noen ganger avslutter vi etter ett år fordi utviklingen er god og problemet oppleves som løst. Av og til er det også ønskelig med oppfølging utover to år. Vi anbefaler at foresatte følger opp med ukentlige veiinger i perioder hvor en ønsker å lære om sammenhengen mellom livsstil og vektutvikling. Det er ofte nok med slike målinger i noen uker om gangen. Det har nylig pågått en diskusjon om nytten og tryggheten av veiinger og målinger i primærhelsetjenesten, men vi har kun hatt god erfaring av slik praksis.
Underliggende årsaker til positiv energibalanse kan være mange
Målet med behandlingen er å unngå at fedmen begrenser barnets eller ungdommens liv. Ofte er det likevel allerede et faktum på henvisningstidspunktet. Vektmålet vil da være å beholde dagens vekt mens barnet vokser i høyde, eller 10 % reduksjon av kroppsvekt hvis ungdommen er utvokst. Hvis vekten til barn i vekst er stabil, vil BMI-banen på kurven få en nedadgående trend på cirka 45 grader. Men en må være realistisk når en setter opp mål, og se utover BMI også.
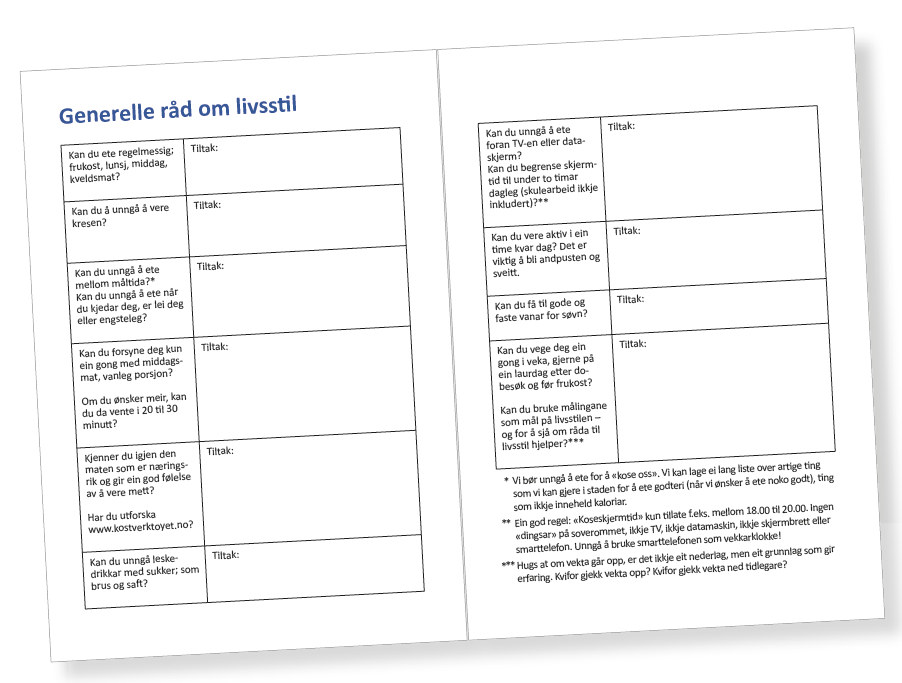
Figur 1. Generelle råd om livsstil. Fra «Vektbok». © Pétur B. Júlíusson, Sara-Rebekka Færø Linde, Mette Helvik Morken, Hanna Flækøy Skjåkødegård, Yngvild Danielsen, 20180207
Hvor godt virker egentlig livsstilsendringsbehandlingen for barn som har utviklet alvorlig fedme? Tverrfaglige tilbud og inkludering av foresatte har vist seg å være viktig. Videre har studier vist at antall kontakter per år har betydning. Cochrane-oversikter (2, 3) viser at gjennomsnittlig effekt er beskjeden, selv om en finner statistisk signifikans. Individuelle forskjeller er likevel store, og en viss andel reduserer sin vektklasse (fra alvorlig fedme til fedme, overvekt eller normalvekt). Vår gjennomgang av 416 barn og unge som fikk oppfølging i Bergen og Tønsberg viste lignende endringer i vår observasjonsstudie (4).
Det har nylig pågått en diskusjon om nytten og tryggheten av veiinger og målinger i primærhelsetjenesten, men vi har kun hatt god erfaring av slik praksis.
FABO
FABO-studien ble gjennomført ved Poliklinikk for overvekt i Bergen fra 2016 til 2020. FABO er en intensiv kognitiv atferdsbehandling som inkluderer hele familien. Behandlingen er utviklet i samarbeid med psykologene Denise Wilfley, professor ved Washington University, St. Louis, og Yngvild Danielsen, Universitetet i Bergen. Opplegget består av totalt 17 ukentlige sesjoner, hvor samme behandler møter barnet/ ungdommen og foresatte. Familien fyller ut en daglig «vanebok», altså informasjon om kost, aktivitet og passivitet. Det settes klare mål for kost (for eksempel tak på 1200 kcal 5 dager i uken), aktivitet og passivitet, og det brukes atferdsendringsteknikker i arbeidet. Hvert møte tar opp et spesielt tema i tillegg til å gå igjennom vaneboken. Slike tema kan berøre hjemmet, familien, vennene eller omgivelsene, og omhandler også tanker og følelser knyttet til mat og kropp. På kort sikt har en slik intensiv atferdsbehandling større effekt enn grunnbehandlingen. FABO-behandling er ressurskrevende, noe en må se opp mot behandlingens gevinst.

Andre behandlingsformer og muligheter
Tønsberg har hatt studien 4XL gående i noen år, der ungdommer inkluderes til bariatrisk kirurgi (5). Reduksjonen i BMI er betydelig større enn ved livsstilsendringsbehandling. Det påpekes at en ikke har kartlagt langtidsbivirkningene godt nok, men kan virke som et rimelig alternativ der annen behandling ikke har hatt effekt. Livsstilsendringsbehandling og intensiv atferdsterapi har likevel det mål å unngå kirurgisk behandling på et senere tidspunkt.
Vi har manglet verktøy som ligger mellom livsstilsendringsbehandling og kirurgi. Enkelte nye medisiner, ikke minst GLP-1-analogene, kan antakelig ha en plass her. De største spesialpoliklinikkene som behandler barnefedme har nå søkt støtte til en randomisert studie av ungdommer med alvorlig fedme som inkluderer lavkaloridiett, intensiv atferdsbehandling og GLP-1-analoger. Det er behov for en slik studie i Norge og håpet er å kunne komme i gang med den i løpet av nær fremtid.
Det er åpenbart lys i tunnelen for behandling av barn og unge med alvorlig fedme, og spennende oppgaver i vente for oss behandlere. Det kliniske arbeidet må gå hånd i hånd med kvalitets- og forskningsarbeid. Vi bør anvende andre utfallsmål enn vekt-mot-høydeindekser. Opprettelse av et kvalitetsregister er viktig for å gjøre dataene lett tilgjengelige for analyse. Nå er tiden til å ta skrittet med å slå sammen lokale registre til et nasjonalt barnefedmeregister. Samarbeidet med primærhelsetjenesten må videreutvikles. Helsedirektoratet starter nå revideringen av retningslinjene «Forebygging, utredning og behandling av overvekt og fedme hos barn og unge» fra 2011. Det blir et viktig arbeid.
Referanser:
- Linde SF, Assmus J, Danielsen Y et al. Two years obesity intervention program in children and adolescents: The importance of age at enrollment. 22nd European Congress on Obesity (ECO2015), Praha, May 6–9, 2015. Obes Facts 2015; 8 (suppl 1): 231.
- Mead E, Brown T, Rees K et al. Diet, physical activity and behavioural interventions for the treatment of overweight or obese children from the age of 6 to 11 years.Cochrane Database Syst Rev 2017; 6: CD012651. [PubMed][CrossRef]
- Al-Khudairy L, Loveman E, Colquitt JL et al. Diet, physical activity and behavioural interventions for the treatment of overweight or obese adolescents aged 12 to 17 years. Cochrane Database Sys Rev 2017:CD012691.
- Skodvin VA, Lekhal S, Kommedal KG, Benestad B, Skjåkødegård HF, Danielsen YS, Linde SF, Roelants M, Hertel JK, Hjelmesæth J, Júlíusson PB. Lifestyle intervention for children and adolescents with severe obesity – results after one year. Tidsskr Nor Laegeforen. 2020 Jun 11;140(9). English, Norwegian. doi: 10.4045/tidsskr.19.0682. PMID: 32549002.
- Hjelmesæth J, Hertel JK, Holt AH, Benestad B, Seeberg LT, Lindberg M, Halvorsen E, Júlíusson PB, Sandbu R, Lekhal S. Laparoscopic gastric bypass versus lifestyle intervention for adolescents with morbid obesity. Tidsskr Nor Laegeforen. 2020 Nov 9;140(16). English, Norwegian. doi: 10.4045/tidsskr.20.0526. PMID: 33172240.