Akuttveilederen i pediatri har i flere år skilt seg fra internasjonale retningslinjer for behandling av akutt astma. Kapittelet er nå oppdatert, og det er anbefalt store endringer som må implementeres over tid. Denne artikkelen gir en kort oversikt over de viktigste endringene.
Tekst: Torbjørn Nag, Ålesund, Knut Øymar, Stavanger, Suzanne Crowley, Oslo og Karin Lødrup Carlsen, Oslo
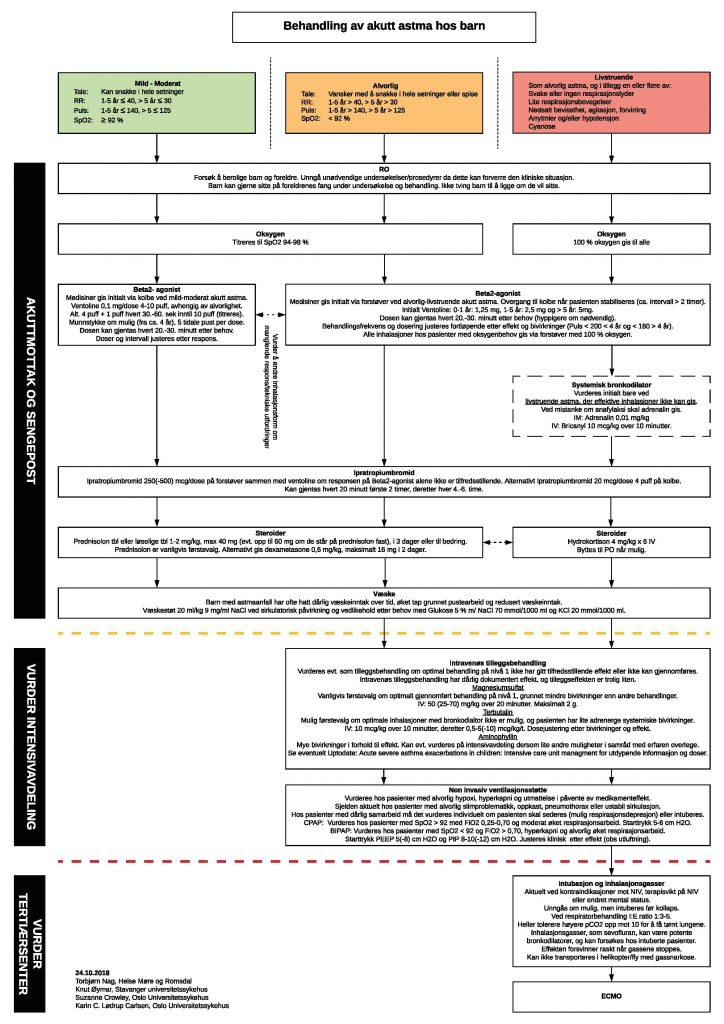
Den nye veilederen vil bestå av et flytskjema samt en utdypende tekst. Flytskjemaet for behandling er delt inn etter alvorlighetsgrad (mild-moderat, alvorlig og livstruende) og i tre ulike nivåer etter behandlingsintensitet (mottak og sengepost, intensiv og tertiærsenter). Nivå 1 beskriver godt dokumentert førstehåndsbehandling. Det er svært viktig at behandlingen kontinuerlig optimaliseres på nivå 1, fremfor å raskt fortsette nedover flytskjemaet.
Bronkodilator
Administrasjon av bronkodilator via spray og kolbe har i metaanalyser vist seg å være minst like effektivt som bronkodilator gitt via forstøver, og sannsynligvis med mindre bivirkninger. Spray og kolbe er raskere å administrere, billigere og det er en viktig læringseffekt ved å bruke utstyret pasienten selv har hjemme. Spray og kolbe anbefales derfor som førstevalg hos pasienter med mild til moderat akutt astma (ikke oksygenbehov).
Salbutamol har i Norge tradisjonelt vært gitt via spray og kolbe i små doser. For å få en tilsvarende effekt som på forstøver må dosene være ekvivalente (2,5 mg salbutamol på forstøver ≈ 6 puff 0,1 mg/dose på kolbe). Ny veileder anbefaler 4-10 puff på kolbe avhengig av alvorlighet, og dosen kan gjentas hyppig, justert etter effekt og bivirkninger.
Inhalert racemisk adrenalin har mer bivirkninger enn salbutamol uten dokumentert tilleggseffekt og anbefales ikke lenger brukt ved akutt astma. Intramuskulær adrenalin gir høy systemisk adrenalinkonsentrasjon (obs bivirkninger), med relativt mindre deponering i lungene. Systemisk adrenalin bør kun brukes ved mistanke om anfylaksi eller der det ikke er mulig å få gitt pasientene effektive inhalasjoner.
Ipratropiumbromid kan legges til ved utilstrekkelig effekt av β2-agonister alene. Dosen kan gjentas hvert 20.minutt de første 2 timene, og deretter hver 4.-6. time.
Systemiske steroider
Førstevalget for systemiske steroider bør være prednisolon som tabletter eller løselige tabletter i 3 dager, eller til bedring. Alternativt kan dexametason benyttes i inntil 2 dager.
Betametason er uregistrert, effekt ved akutt astma er ikke dokumentert og betametason inngår ikke i internasjonale retningslinjer. Vi anbefaler derfor ikke at betametason brukes ved akutt astma.
Intravenøs tilleggsbehandling
Effekten av intravenøse tilleggsbehandlinger er trolig liten, mens bivirkningene kan være betydelige. Behandlingen bør forbeholdes pasienter med utilstrekkelig effekt av optimalisert behandling på nivå 1. Intravenøs MgSO4 bør vanligvis være førstevalget grunnet god sikkerhetsprofil. Alternativt kan intravenøs Terbutalin forsøkes ved håndterbare bivirkninger uten mulighet for å intensivere inhalerte av β2-agonister. Aminophyllin har trolig mer bivirkninger enn nytte, og bør kun vurderes unntaksvis på intensivavdelinger.
Ventilasjonsstøtte
Non-invasiv ventilasjonsstøtte (CPAP eller BIPAP) kan være nødvendig i påvente av effekt fra systemiske steroider. Intubasjon av pasienter med akutt astma bør unngås om mulig, men det er viktig at pasienten intuberes før en eventuell respiratorisk kollaps.
Ytterligere behandling
Teksten i ny veileder gir også en kort beskrivelse av andre muligheter dersom vanlig behandling ikke har tilstrekkelig effekt. Disse behandlingene er dårlig dokumenterte, ansees dels som eksperimentelle, og bør konfereres med tertiærsenter.
Det anbefales at alle leger med ansvar for pasienter med akutt astma gjør seg kjent med hele teksten og flytskjemaet i veilederen.